Часть 1: Введение в анатомию шейки матки: эндоцервикс и эктоцервикс
Гинеколог — это специалист, который занимается диагностикой и лечением заболеваний женской репродуктивной системы, включая шейку матки. Понимание анатомии шейки матки и ее структурных компонентов, таких как эндоцервикс и эктоцервикс, является ключевым для диагностики заболеваний, включая воспалительные процессы, предраковые изменения и злокачественные новообразования.
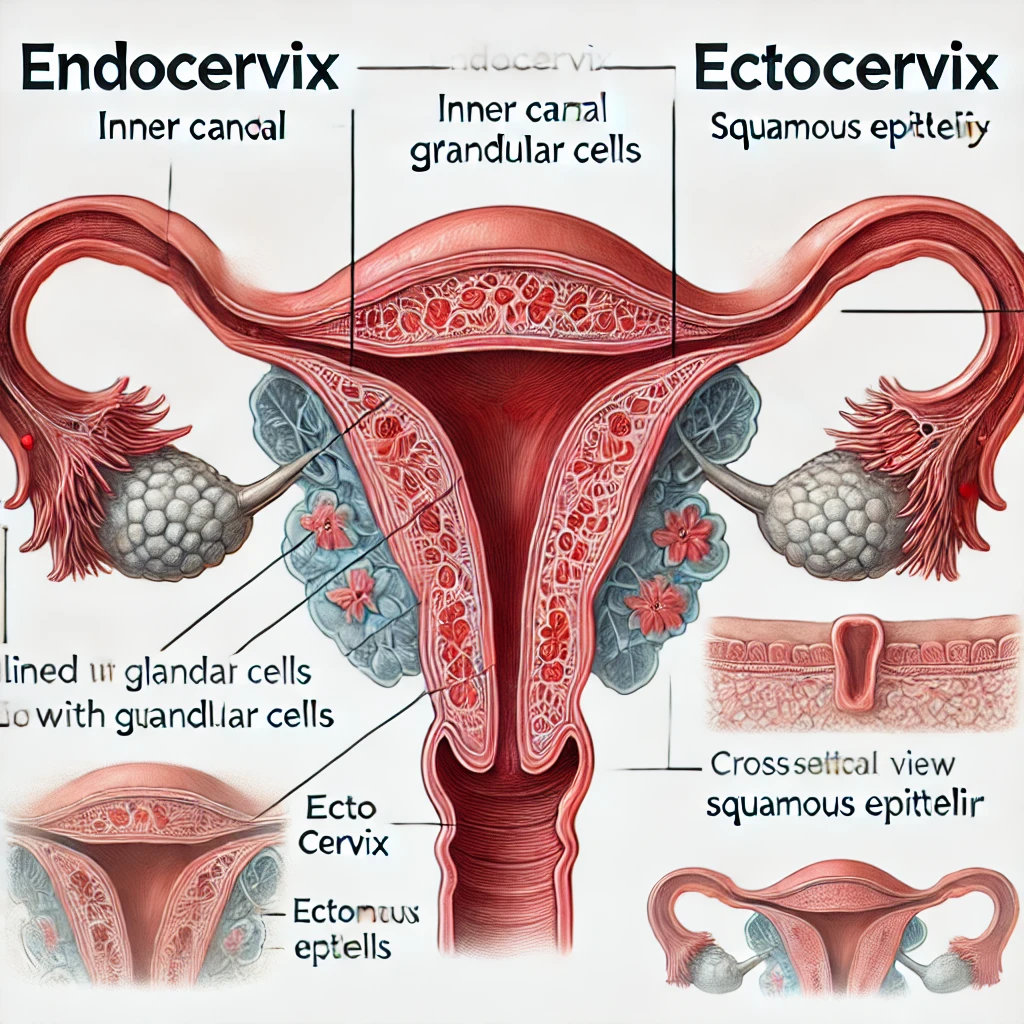
Шейка матки делится на две основные зоны: эндоцервикс и эктоцервикс. Эти два анатомических региона играют важную роль в защите женской репродуктивной системы от инфекций и обеспечивают поддержание нормальной репродуктивной функции.
Эндоцервикс: структура и функции
Эндоцервикс представляет собой канал шейки матки, выстланный цилиндрическим эпителием. Этот канал соединяет полость матки с влагалищем, играя важную роль в транспортировке спермы, а также в выделении шеечной слизи, которая помогает защитить матку от инфекций.
Цилиндрический эпителий эндоцервикса вырабатывает шеечную слизь, которая изменяет свои свойства в зависимости от фазы менструального цикла. В период овуляции слизь становится более жидкой и проницаемой для сперматозоидов, что способствует оплодотворению. В другие фазы цикла слизь становится густой и вязкой, что препятствует проникновению микроорганизмов и поддерживает стерильность полости матки.
Основные функции эндоцервикса:
- Барьерная функция против инфекций.
- Регуляция прохода спермы через шейку матки.
- Участие в репродуктивном процессе через выработку шеечной слизи.
Эктоцервикс: структура и функции
Эктоцервикс — это часть шейки матки, которая выходит во влагалище и покрыта многослойным плоским эпителием. Этот тип эпителия более устойчив к механическим и химическим воздействиям, что объясняет его расположение в этой зоне.
Эктоцервикс подвергается постоянным изменениям, особенно в связи с возрастом, гормональными колебаниями и воздействием внешних факторов, таких как половые инфекции. Одной из ключевых зон эктоцервикса является переходная зона (зона трансформации), где цилиндрический эпителий эндоцервикса переходит в плоский эпителий эктоцервикса. Именно в этой зоне наиболее часто возникают предраковые изменения и рак шейки матки.
Функции эктоцервикса:
- Защита шейки матки от внешних воздействий.
- Поддержание барьерной функции шейки.
Важность регулярных осмотров у гинеколога
Для сохранения здоровья шейки матки крайне важно регулярно посещать гинеколога. Гинеколог проводит такие процедуры, как цитологическое исследование (Пап-тест), которое помогает выявить патологические изменения в клетках шейки матки. Это особенно важно для обнаружения предраковых состояний, которые могут развиваться в зоне трансформации между эктоцервиксом и эндоцервиксом.
Понимание анатомических особенностей шейки матки, таких как эндоцервикс и эктоцервикс, позволяет гинекологам более эффективно диагностировать и лечить заболевания на ранних стадиях. Раннее выявление таких патологий, как дисплазия, может предотвратить развитие рака шейки матки и сохранить здоровье пациенток.
Часть 2: Заболевания шейки матки: эндоцервицит и эктоцервицит
Шейка матки подвержена воспалительным процессам, которые могут развиваться как в эндоцервиксе, так и в эктоцервиксе. Эти воспаления могут быть вызваны инфекциями, травмами или воздействием химических веществ, таких как спермициды или контрацептивы. Важно, чтобы гинеколог правильно диагностировал и лечил такие состояния, поскольку хронические воспалительные процессы могут привести к осложнениям, включая бесплодие и предраковые изменения.
Эндоцервицит
Эндоцервицит — это воспаление слизистой оболочки эндоцервикса. Это состояние чаще всего вызывается инфекциями, передающимися половым путем, такими как хламидии, гонококки и вирусы, включая вирус герпеса. Воспаление эндоцервикса сопровождается обильными выделениями, болями внизу живота и неприятными ощущениями при мочеиспускании.
Лечение эндоцервицита включает использование антибактериальных и противовирусных препаратов в зависимости от возбудителя. Например, при хламидийной инфекции рекомендуют азитромицин (1 г однократно) или доксициклин (100 мг 2 раза в день в течение 7 дней). При герпетическом эндоцервиците применяют ацикловир (200 мг 5 раз в день в течение 5–10 дней).
Эктоцервицит
Эктоцервицит — это воспаление эктоцервикса, которое может быть вызвано механическими повреждениями, такими как травмы во время родов или абортов, а также воздействием инфекционных агентов. Симптомы эктоцервицита включают зуд, жжение и дискомфорт в области влагалища, а также аномальные выделения.
Лечение эктоцервицита обычно включает местные антисептики, такие как свечи с хлоргексидином или повидон-йодом, которые эффективно справляются с инфекцией и помогают восстановить слизистую оболочку. При необходимости могут назначаться системные антибиотики, такие как метронидазол или клиндамицин, для борьбы с инфекцией.
Часть 3: Роль эндоцервикса и эктоцервикса в патогенезе заболеваний, таких как дисплазия и рак шейки матки
Заболевания шейки матки, включая дисплазию и рак, представляют собой серьезные проблемы женского здоровья, с которыми гинеколог сталкивается в повседневной практике. Анатомическое расположение эндоцервикса и эктоцервикса, а также особенности клеточных структур в этих зонах играют ключевую роль в патогенезе данных заболеваний. Именно в переходной зоне, где встречаются цилиндрический эпителий эндоцервикса и многослойный плоский эпителий эктоцервикса, часто происходят предраковые изменения, ведущие к дисплазии, а в дальнейшем — к раку.
Дисплазия шейки матки
Дисплазия шейки матки — это патологическое изменение клеток, происходящее в зоне трансформации между эндоцервиксом и эктоцервиксом. Дисплазия классифицируется по степени тяжести: легкая (CIN I), умеренная (CIN II) и тяжелая (CIN III). Эти изменения могут быть вызваны различными факторами, среди которых наиболее значимую роль играет инфекция вирусом папилломы человека (ВПЧ). ВПЧ, особенно его онкогенные штаммы (типы 16 и 18), вызывают изменения в ДНК клеток шейки матки, что приводит к их атипичному делению и развитию дисплазии.
Дисплазия чаще всего возникает в эктоцервиксе, особенно в переходной зоне, где клетки цилиндрического эпителия эндоцервикса заменяются плоским эпителием эктоцервикса. Это делает данную область более уязвимой для воздействия вируса ВПЧ и других онкогенных факторов.
Влияние ВПЧ на патогенез дисплазии и рака
Вирус папилломы человека (ВПЧ) играет ключевую роль в развитии дисплазии и рака шейки матки. Этот вирус способен проникать в клетки цилиндрического и плоского эпителия и вызывать изменения в их ДНК. Онкогенные штаммы ВПЧ нарушают нормальные процессы клеточного деления, что приводит к неконтролируемой пролиферации клеток, особенно в переходной зоне между эндоцервиксом и эктоцервиксом.
Механизм развития дисплазии можно описать следующим образом:
- Проникновение вируса ВПЧ в клетки эпителия шейки матки.
- Интеграция вирусной ДНК в геном клеток.
- Нарушение клеточных процессов регуляции деления и апоптоза.
- Атипичное деление клеток и появление дисплазии, которая при отсутствии лечения может прогрессировать до рака.
Прогрессирование дисплазии в рак
Без своевременной диагностики и лечения дисплазия может прогрессировать в рак шейки матки. Процесс перехода дисплазии в рак происходит постепенно, что позволяет гинекологам выявлять и устранять патологические изменения на ранних стадиях. Рак шейки матки обычно развивается в эктоцервиксе, где происходят наиболее значимые клеточные изменения под воздействием вируса ВПЧ.
Рак шейки матки развивается из предшествующих стадий дисплазии. Если дисплазия остается невыявленной или не лечится, она может прогрессировать в инвазивный рак, который распространяется вглубь тканей шейки матки и даже за ее пределы, поражая смежные органы и ткани. На ранних стадиях рак шейки матки может быть бессимптомным, поэтому регулярные осмотры у гинеколога имеют важнейшее значение для своевременного выявления и лечения заболевания.
Диагностика дисплазии и рака
Для диагностики дисплазии и рака шейки матки гинеколог использует ряд методов, среди которых ключевыми являются:
- Пап-тест (цитологическое исследование) — основной метод скрининга, позволяющий выявить атипичные клетки шейки матки.
- Кольпоскопия — визуальный осмотр шейки матки с использованием увеличивающего прибора, который позволяет гинекологу выявить подозрительные участки и взять биопсию.
- Биопсия — забор ткани для гистологического исследования с целью точного определения характера и стадии заболевания.
- Тест на ВПЧ — определение наличия вируса папилломы человека, особенно онкогенных штаммов, что позволяет оценить риск развития дисплазии и рака.
Эти методы позволяют выявить предраковые изменения на ранних стадиях и предотвратить развитие инвазивного рака. Современные рекомендации гинекологов указывают на необходимость регулярного проведения Пап-теста и тестов на ВПЧ для женщин старше 21 года или ранее, если у них были факторы риска.
Лечение дисплазии
Лечение дисплазии шейки матки зависит от ее степени тяжести и возраста пациентки. На ранних стадиях (CIN I) часто выбирается наблюдательная тактика с регулярными осмотрами и Пап-тестами каждые 6–12 месяцев. Если дисплазия не регрессирует или прогрессирует, применяются хирургические методы.
Основные методы лечения дисплазии включают:
- Криодеструкция — разрушение патологических тканей шейки матки с помощью жидкого азота.
- Лазерная терапия — удаление пораженных тканей лазером.
- Электроконизация — удаление участка шейки матки, содержащего патологические клетки, с использованием электрической петли.
- Гистерэктомия (удаление матки) может применяться в случаях тяжелой дисплазии или начальных стадий рака у женщин, не планирующих беременность.
Часть 4: ВПЧ и клеточные нарушения в эктоцервиксе и эндоцервиксе
Вирус папилломы человека (ВПЧ) — один из ключевых факторов, влияющих на развитие клеточных нарушений в шейке матки, в том числе в зонах эктоцервикса и эндоцервикса. ВПЧ представляет собой группу вирусов, включающую более 200 типов, из которых около 40 могут поражать аногенитальную область. Некоторые из этих типов вирусов обладают высоким онкогенным потенциалом, что ведет к развитию предраковых состояний, таких как дисплазия, а также злокачественных новообразований, в частности рака шейки матки.
ВПЧ: онкогенные и неонкогенные типы
ВПЧ подразделяется на онкогенные и неонкогенные типы. Неонкогенные типы ВПЧ (например, типы 6 и 11) вызывают развитие доброкачественных образований, таких как генитальные бородавки (кондиломы). Однако онкогенные типы (особенно 16, 18, 31 и 45) обладают способностью проникать в клетки эпителия эктоцервикса и эндоцервикса и вызывать серьезные клеточные изменения, ведущие к дисплазии и раку.
- Типы ВПЧ 16 и 18 ответственны за около 70% всех случаев рака шейки матки.
- Типы 31, 33, 45 и 58 также связаны с развитием дисплазии высокой степени и рака.
Влияние ВПЧ на клетки эктоцервикса и эндоцервикса
Эктоцервикс, выстланный многослойным плоским эпителием, и эндоцервикс, выстланный цилиндрическим эпителием, различаются по своим клеточным характеристикам. Переходная зона (зона трансформации), где встречаются эти два типа эпителия, является наиболее уязвимым участком для заражения ВПЧ. Именно здесь чаще всего развиваются клеточные изменения, приводящие к дисплазии и раку.
1. Эктоцервикс и ВПЧ
Эктоцервикс состоит из многослойного плоского эпителия, который более устойчив к механическим повреждениям, но менее защищен от вирусного воздействия. ВПЧ проникает в базальный слой эпителия через микротравмы, вызванные половым актом или другими механическими воздействиями. После проникновения вирус интегрируется в клетки и начинает изменять их ДНК.
Процесс заражения ВПЧ в эктоцервиксе можно разделить на несколько стадий:
- Проникновение вируса: ВПЧ проникает в базальный слой плоского эпителия через микроповреждения.
- Интеграция вирусной ДНК: ВПЧ внедряет свою ДНК в клеточный геном, что нарушает регуляцию клеточного цикла.
- Активация пролиферации: Под воздействием вирусных онкогенов (E6 и E7) клетки начинают неконтролируемо делиться, приводя к атипии и дисплазии.
Важную роль в патогенезе играет влияние вирусных онкогенов E6 и E7, которые связываются с ключевыми регуляторами клеточного цикла — белками p53 и Rb. В норме эти белки контролируют процессы апоптоза (запрограммированной гибели клеток) и препятствуют неконтролируемому делению клеток. Однако при заражении ВПЧ этот механизм нарушается, что приводит к накоплению атипичных клеток в эпителии эктоцервикса и развитию дисплазии.
2. Эндоцервикс и ВПЧ
Эндоцервикс, выстланный цилиндрическим эпителием, имеет меньшую площадь контакта с внешней средой, чем эктоцервикс, и, следовательно, меньше подвергается прямому воздействию. Однако он также подвержен инфицированию ВПЧ, особенно в переходной зоне, где цилиндрический эпителий эндоцервикса граничит с плоским эпителием эктоцервикса.
Клеточные изменения в эндоцервиксе под воздействием ВПЧ включают:
- Атипичные изменения в клетках цилиндрического эпителия: ВПЧ вызывает нарушение структуры и функции клеток цилиндрического эпителия, приводя к атипии и развитию дисплазии.
- Метаплазия: Часто встречается в переходной зоне, где цилиндрический эпителий замещается плоским эпителием. Этот процесс считается нормальной адаптивной реакцией, но под воздействием ВПЧ метаплазированные клетки могут стать основой для развития дисплазии.
Механизмы клеточных нарушений под воздействием ВПЧ
Проникновение ВПЧ в клетки эктоцервикса и эндоцервикса вызывает серию клеточных изменений, которые могут быть разделены на несколько этапов:
- Латентная инфекция: Вирус проникает в клетки, но может не проявлять себя клинически. В этот период иммунная система может бороться с вирусом, и инфекция может быть устранена. Однако в некоторых случаях вирус персистирует в клетках, что повышает риск развития дисплазии.
- Продуктивная инфекция: ВПЧ активируется, вирусная ДНК начинает реплицироваться, и клетки начинают продуцировать вирусные частицы. На этой стадии возможны клинические проявления, такие как генитальные бородавки.
- Интеграция вируса в геном клетки: В случае онкогенных типов ВПЧ вирусная ДНК интегрируется в геном клетки, что нарушает нормальную регуляцию клеточного цикла. Вирусные белки E6 и E7 связываются с регуляторными белками p53 и Rb, нарушая механизмы контроля за делением клеток и апоптозом.
- Дисплазия: Неконтролируемое деление клеток под воздействием вирусных онкогенов приводит к развитию дисплазии (CIN), которая может прогрессировать от легкой (CIN I) до тяжелой (CIN III). В переходной зоне, где встречаются клетки эктоцервикса и эндоцервикса, дисплазия наиболее часто развивается и может прогрессировать в рак.
- Инвазивный рак: Если дисплазия не лечится, она может перерасти в инвазивный рак, который распространяется на окружающие ткани шейки матки и за ее пределы.
Важность ранней диагностики и профилактики ВПЧ-инфекции
Поскольку ВПЧ-инфекция является основной причиной развития дисплазии и рака шейки матки, гинекологическая практика должна уделять особое внимание диагностике и профилактике. Важную роль играют регулярные скрининговые тесты, такие как Пап-тест и тест на ВПЧ, которые позволяют выявить предраковые изменения на ранних стадиях.
Вакцинация против ВПЧ является одним из наиболее эффективных способов предотвращения инфицирования онкогенными типами вируса. Вакцины, такие как Гардасил и Церварикс, защищают от наиболее опасных типов ВПЧ (включая 16 и 18) и рекомендуются как для девочек, так и для мальчиков в подростковом возрасте.
Лечение клеточных изменений, вызванных ВПЧ
В случае выявления дисплазии шейки матки на ранних стадиях возможно консервативное лечение или хирургическое удаление патологических тканей. Гинеколог может предложить следующие методы лечения:
- Криотерапия: замораживание патологических тканей с помощью жидкого азота.
- Лазерная терапия: использование лазера для удаления пораженных клеток.
- Электроконизация: удаление участка шейки матки с дисплазией с использованием электрической петли.
На более поздних стадиях может потребоваться более радикальное лечение, включая гистерэктомию (удаление матки), особенно если дисплазия перешла в инвазивный рак.
Таким образом, ВПЧ-инфекция играет решающую роль в развитии клеточных нарушений в эктоцервиксе и эндоцервиксе. Регулярные осмотры у гинеколога, скрининг и вакцинация помогают предотвратить развитие серьезных осложнений, таких как рак шейки матки.
Часть 5: Роль гинеколога в профилактике рака шейки матки
Рак шейки матки — одно из наиболее распространенных онкологических заболеваний у женщин, однако благодаря современным методам диагностики и профилактики его можно успешно предотвращать и выявлять на ранних стадиях. В этом процессе ключевая роль отводится гинекологу, который не только проводит регулярные осмотры, но и активно участвует в обучении пациентов, проведении скрининга, вакцинации против вируса папилломы человека (ВПЧ) и других мерах профилактики.
1. Регулярные гинекологические осмотры и скрининг
Первейшей задачей гинеколога в профилактике рака шейки матки является регулярное обследование женщин. Скрининг на рак шейки матки помогает выявить предраковые изменения (дисплазии) на ранних стадиях, когда лечение наиболее эффективно и предотвращает прогрессирование заболевания.
Основные методы скрининга, которые проводит гинеколог:
- Пап-тест (цитологическое исследование): Этот тест является основным методом скрининга и позволяет обнаружить атипичные клетки шейки матки. Гинеколог берет мазок с поверхности шейки матки и отправляет его на исследование. Пап-тест рекомендован женщинам с 21 года, и его частота проведения зависит от возраста и наличия факторов риска.
- Тест на ВПЧ: Это дополнительный метод скрининга, который позволяет выявить присутствие онкогенных штаммов ВПЧ в клетках шейки матки. Тест рекомендуется проводить у женщин старше 30 лет в сочетании с Пап-тестом. Современные рекомендации предполагают проведение комбинированного теста раз в 5 лет, если результаты предыдущих обследований были нормальными.
Гинеколог должен назначить регулярные осмотры и скрининговые тесты, исходя из возраста, анамнеза пациентки и наличия факторов риска, таких как раннее начало половой жизни, большое количество половых партнеров, курение и иммунодефицитные состояния.
2. Вакцинация против ВПЧ
Один из важнейших методов профилактики рака шейки матки — это вакцинация против ВПЧ. Вирус папилломы человека является главным фактором риска развития рака шейки матки, и вакцинация позволяет защитить женщин от инфицирования самыми опасными онкогенными типами ВПЧ.
Гинеколог играет ключевую роль в информировании пациенток и их семей о важности вакцинации. Вакцинация особенно эффективна, если проводится до начала половой жизни, однако может быть рекомендована и взрослым женщинам. Вакцины, такие как Гардасил и Церварикс, защищают от штаммов ВПЧ, ответственных за 70% случаев рака шейки матки.
Рекомендации по вакцинации:
- Девочки и мальчики в возрасте 9–14 лет: вакцину следует вводить в два этапа с интервалом в 6 месяцев.
- Женщины и мужчины в возрасте 15–26 лет: вакцинация проводится в три этапа.
Гинеколог обязан информировать о необходимости прививки и предоставлять подробные сведения о сроках и условиях вакцинации. Это помогает предотвратить распространение вируса и снижает риск развития онкологических заболеваний у пациенток в будущем.
3. Просвещение пациенток и информирование
Образование и информирование пациенток о факторах риска, методах профилактики и необходимости регулярного обследования — одна из важнейших задач гинеколога. Многие женщины могут не осознавать важность регулярных гинекологических осмотров, скрининга на рак шейки матки и вакцинации против ВПЧ.
Гинеколог должен объяснить:
- Факторы риска рака шейки матки, включая ВПЧ, раннее начало половой жизни, курение, иммунодефицитные состояния, а также большое количество половых партнеров.
- Профилактические меры, такие как использование барьерных методов контрацепции, отказ от курения, вакцинация против ВПЧ.
- Необходимость регулярного скрининга: объяснить, что раннее выявление атипичных клеток позволяет предотвратить развитие рака и значительно улучшает прогноз заболевания.
Гинеколог также должен помогать пациенткам оценивать и минимизировать индивидуальные риски, предоставляя им рекомендации, адаптированные под конкретную ситуацию.
4. Ранняя диагностика и лечение предраковых состояний
Одним из ключевых аспектов профилактики рака шейки матки является раннее выявление и лечение предраковых состояний, таких как дисплазия. Гинеколог должен уметь распознавать различные степени дисплазии (CIN I, II, III) и выбирать соответствующую тактику лечения.
Для лечения легкой дисплазии (CIN I) гинеколог может выбрать наблюдательную тактику с регулярным контролем, поскольку в большинстве случаев такие изменения могут регрессировать самостоятельно. Однако при дисплазии средней и тяжелой степени (CIN II и III) требуется активное вмешательство.
Основные методы лечения дисплазии, применяемые гинекологом:
- Криодеструкция: Метод основан на замораживании патологических участков ткани жидким азотом. Этот метод обычно используется при легкой и умеренной дисплазии.
- Лазерная терапия: Лазерное удаление пораженных тканей позволяет эффективно устранить патологические клетки.
- Электроконизация: Использование электрической петли для удаления участка шейки матки с дисплазией. Метод применяется при дисплазии высокой степени.
- Лечебные препараты: При воспалительных процессах или инфекциях гинеколог может назначить противовирусные и противомикробные препараты, такие как ацикловир, азитромицин, доксициклин и другие, в зависимости от выявленного возбудителя.
Грамотное и своевременное лечение предраковых состояний позволяет предотвратить развитие инвазивного рака шейки матки.
5. Мониторинг пациенток после лечения
После лечения предраковых состояний или начальных стадий рака шейки матки гинеколог должен обеспечивать регулярный мониторинг пациенток для предотвращения рецидивов и контроля за состоянием шейки матки. Гинеколог назначает последующие цитологические исследования и тесты на ВПЧ через 6 месяцев и далее по мере необходимости.
Кроме того, важно, чтобы гинеколог продолжал обсуждать с пациентками их факторы риска и методы профилактики, направленные на поддержание репродуктивного здоровья и предотвращение повторных случаев дисплазии или других патологий.
Заключение
Гинеколог играет центральную роль в профилактике рака шейки матки на всех этапах — от первичной профилактики с помощью вакцинации и образовательных программ до диагностики и лечения предраковых состояний. Благодаря регулярному скринингу, раннему выявлению патологий и информированию женщин о мерах профилактики, можно значительно снизить заболеваемость раком шейки матки и улучшить прогнозы для пациенток.